Category: Complicaciones y riesgos

Cuidar su salud mental mientras su bebé está en la NICU
La unidad de cuidados intensivos neonatales (NICU) proporciona cuidado continuo a los bebés enfermos o bebés prematuros. Si su bebé necesita cuid ...

Aumente su concientización sobre el labio leporino y el paladar hendido
El labio leporino es un defecto de nacimiento común en el cual el labio superior del bebé no se forma por completo y tiene una abertura. El palad ...

Trastorno de estrés postraumático y el embarazo
Usted probablemente sabe que el estrés y la depresión pueden afectar su embarazo, ¿pero sabía que los eventos traumáticos previos también pueden ...

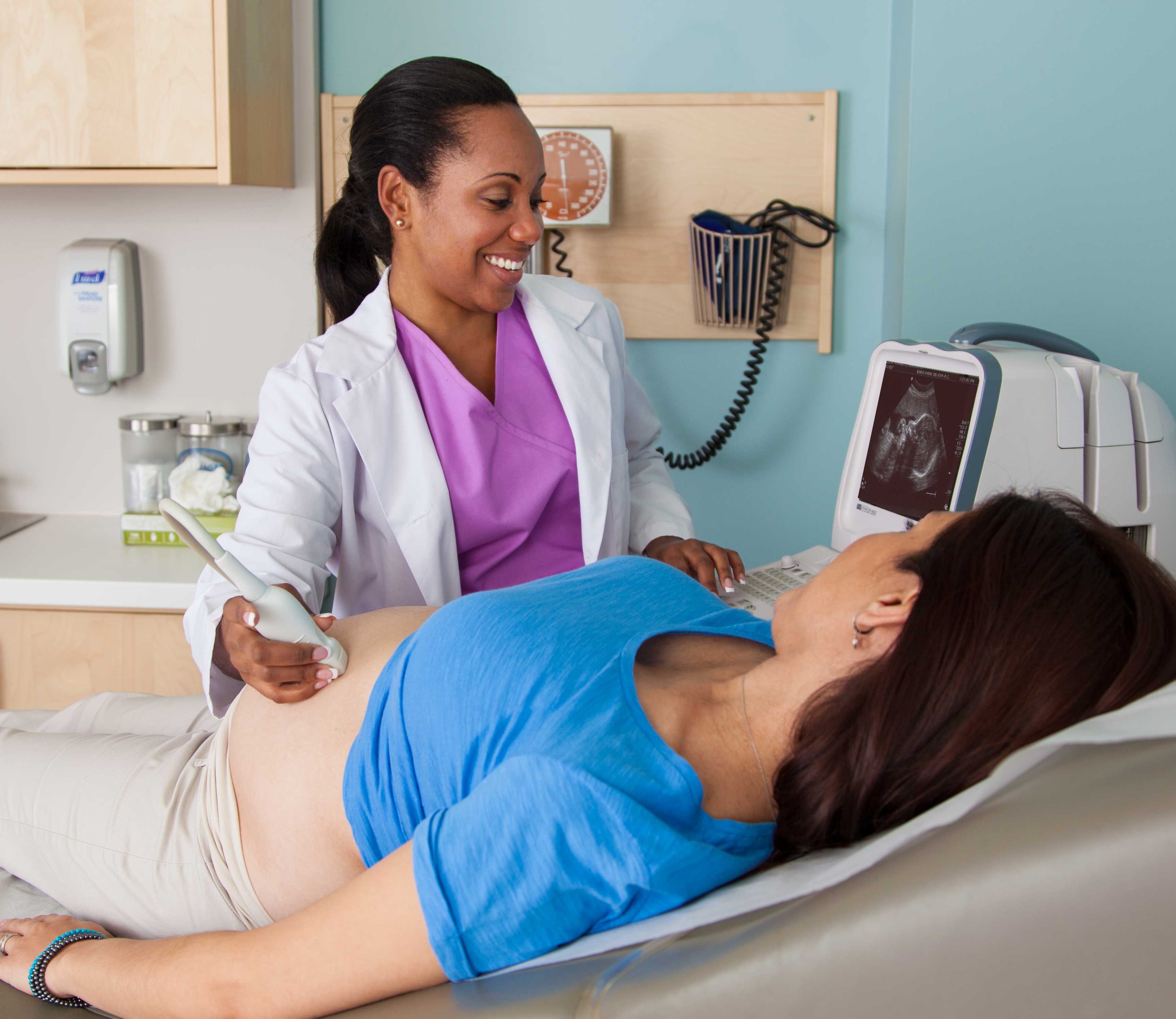
¿Cuál es la diferencia entre alta presión arterial y preeclampsia?
La preeclampsia es un tipo de alta presión arterial que ocurre en el embarazo y más peligrosa que la alta presión arterial. ...
Día mundial del síndrome de Down 2022
¿Qué es el síndrome de Down?
El síndrome de Down (también llamado trisomía 21) es una condición cromosómica que ocurre cuando existe material ...

¿Qué es el labio leporino y el paladar hendido?
El labio leporino y el paladar hendido son defectos de nacimiento que ocurren durante el embarazo. Los labios de su bebé se forman entre las ...

Ayude a prevenir los defectos del tubo neural antes de embarazarse
¿Sabía que puede reducir el riesgo de su bebé de sufrir defectos del tubo neural (o NTD por sus siglas en inglés) antes de embarazarse? Los defec ...

Cómo protegerse y proteger a su bebé de la sífilis
¿Sabía usted que la sífilis es una infección de transmisión sexual (también llamada ITS) prevenible? En el 2019, en los Estados Unidos se r ...

Enero es el mes nacional de concientización sobre los defectos de nacimiento
Cada año, varias organizaciones se reúnen en enero para crear conciencia sobre los defectos de nacimiento (también llamados defectos congénitos) ...

¿Puede la diabetes causar que entre en parto prematuro?
Noviembre es el Mes Nacional de la Diabetes, por lo tanto, es importante entender la condición y su riesgo de contraerla.
La diabetes es una c ...
